Особенности процедуры УЗИ малого таза
УЗИ малого таза – высокоинформативная и безопасная процедура, цель которой – это получение изображения органов и тканей, расположенных в нижней части брюшной полости и малого таза в реальном времени при помощи свойств звуковых волн высокой частоты. УЗИ позволяет дать оценку состояния структуры, изучить передвижение органов и интенсивность кровотока в кровеносных сосудах.

Причины назначения
Важный вопрос – когда делать узи малого таза необходимо? Специалисты рекомендуют УЗИ малого таза при подозрении на различные заболевания:
- У женщин – жалобы на тянущие боли в нижней части живота, кровяные выделения в середине цикла или во время менопаузы, нестабильный менструальный цикл, подозрения на кисту, рак яичников или матки, при планировании семьи и лечении бесплодия. Исследуются матка, фаллопиевы трубы, придатки, яичники, мочевой пузырь. Кроме того, УЗИ малого таза проводится при беременности с целью отследить развитие плода.
- У мужчин назначают при частом и болезненном мочеиспускании, бесплодии, онкозаболеваниях, наличии камней. Исследуют мочевой пузырь, семенные пузырьки, предстательную железу, простату и прилежащие к ней лимфатические узлы.
Классификация видов УЗИ ОМТ
 Применяют три метода проведения ультразвуковых исследований:
Применяют три метода проведения ультразвуковых исследований:
- Трансабдоминальное. Применяют у девственниц.
- Трансвагинальное. Проводят у женщин, живущих половой жизнью.
- Трансректальное УЗИ.
Может быть назначена допплерография, с помощью которой можно провести оценку скорости крови в сосудах, наличие сужений в крупных артериях, венах брюшины, шеи, верхних и нижних конечностей, выявить опухоли.
Методика проведения и общие принципы всех видов УЗИ
Все исследования проводятся врачом-сонографом в специализированном отделении лечебно-профилактического учреждения. Именно врач назначает частоту проведения, то есть принимает решение, как часто делается исследование.
Сама процедура и порядок проведения, то есть как делается УЗИ малого таза, расписаны здесь:

- Пациент должен переодеться в медицинский халат.
- Процедура проводится в положении лежа на спине или на боку с согнутыми коленями.
- На живот или преобразователь наносят лубрикант для улучшения качества волн ультразвука.
- Врач водит преобразователем по телу в области расположения исследуемого органа, на экране видно изображение органов.
- Лежать необходимо неподвижно, по просьбе врача надо сделать вдох и задержать дыхание.
- Длительность процедуры составляет около 30 минут, но может занять немного больше времени при необходимости проведения биопсии.
Особенности проведения трансабдоминального исследования
Это ультразвуковое исследование органов малого таза через переднюю брюшную стенку. При этом абдоминальный зонд водят по поверхности тела в области исследуемого органа. Назначают женщинам в процессе диагностики заболеваний органов репродуктивности, также делают узи малого таза при беременности.
Обязательное условие – мочевой пузырь должен быть полностью заполнен. Перед процедурой необходимо выпить 4-6 стаканов чистой воды без газа или сока для его наполнения. Это так называемое «акустическое окно», обеспечивает отличную просматриваемость за счет увеличения размера пузыря, который выталкивает кишечник с пузырьками газа из полости малого таза.
 Увеличивается угол между телом матки и ее шейкой – именно такое расположение идеально для получения изображения ее структуры. При некоторых состояниях организма для наполнения используют катетер. С его помощью вводят строго необходимое количество физиологической жидкости.
Увеличивается угол между телом матки и ее шейкой – именно такое расположение идеально для получения изображения ее структуры. При некоторых состояниях организма для наполнения используют катетер. С его помощью вводят строго необходимое количество физиологической жидкости.
В процессе обследуемый чувствует давление на мочевой пузырь и возникают позывы к мочеиспусканию, но опорожнение возможно только по окончании УЗИ.
В основном же эта процедура безболезненна, без особых неприятных ощущений. Только в том случае, если на теле есть послеоперационные или посттравматические шрамы или боли в животе, может возникнуть дискомфортная болезненность.
Исследуемый должен лежать на спине, на медицинской кушетке. Эта кушетка может наклоняться или поворачиваться. На кожу в области исследуемого органа наносится специальный водный лубрикант.
Это необходимо для тесного контакта датчика с телом, чтобы между ними не возникали воздушные карманы, препятствующие прохождению ультразвуковых волн через кожу. Врач водит преобразователем над исследуемым органом и прижимает его в разных точках.
 Таким образом достигается проникновение волн под разными углами, и органы малого таза просматриваются с разных сторон для получения полной и ясной картины.
Таким образом достигается проникновение волн под разными углами, и органы малого таза просматриваются с разных сторон для получения полной и ясной картины.
Время проведения УЗИ малого таза назначает врач в соответствии с заболеванием, которое диагностируется: при первой фазе менструального цикла диагностируют миому матки, при второй – эндометриоз, после аборта или других внутриматочных операций обследование проводят на следующий день после окончания менструации, при задержке – на 2-3 день задержки.
В целях профилактики для раннего выявления возможных заболеваний УЗИ делают 1 раз в 1-2 года, после 40 лет – 1 раз в год в обязательном порядке.
Особенности проведения трансвагинального исследования
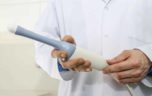
Как делают трансвагинальное ультразвуковое исследование? Процесс похож на простой осмотр гинекологом, проводится путем введения эндовагинального датчика во влагалище на пустой мочевой пузырь (нельзя пить за 4 часа до процедуры). Размер этого датчика значительно меньше чем стандартные гинекологические зеркало и расширитель.
Этот способ незаменим при ожирении, повышенном содержании воздушных пузырьков в кишечнике, при обследовании на предмет бесплодия или его лечения. Этот вид УЗИ более информативен, так как возможно максимально детально рассмотреть малый таз, точнее, структуру матки и яичников, благодаря тому, что преобразователь находится в непосредственной близости к органу.
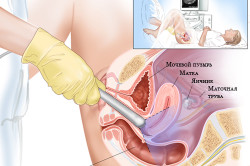 На датчик аппарата с надетым на него латексным презервативом наносят лубрикант и вводят во влагалище на глубину 4-5 см. Постепенно поворачивают для получения картинки под разными углами, что даст максимально правильное изображение органов и возможность наиболее качественной их оценки.
На датчик аппарата с надетым на него латексным презервативом наносят лубрикант и вводят во влагалище на глубину 4-5 см. Постепенно поворачивают для получения картинки под разными углами, что даст максимально правильное изображение органов и возможность наиболее качественной их оценки.
Пациентка должна лежать на спине, ноги разведены в стороны (как при осмотре у гинеколога), головой к аппарату. Иногда проводится гистеросонограмма, разновидность УЗ-исследования, когда через катетер вводят стерильный физиологический раствор в полость матки.
При необходимости исследования тканей на доброкачественность иногда берутся образцы (биопсия) при помощи специальных инструментов, которые вводятся во влагалище.
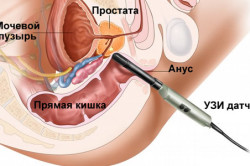
Особенности проведения трансректального УЗИ
Такой вид УЗИ малого таза у мужчин проводится для исследования семенных пузырьков и предстательной железы. По ощущениям процедуры подобна ректальному обследованию. Только при взятии биопсии пациент чувствует боль. За час до проведения узи малого таза у мужчин ставят клизму.
На преобразователь надевают одноразовый латексный презерватив, наносят гель и вводят в прямую кишку. Пациент должен лежать на боку с согнутыми в коленях ногами. Иногда кроме датчика вводят инструменты для взятия биопсии. Но так как в области предстательной железы стенка прямой кишки практически нечувствительна к боли, процесс введения иглы проходит безболезненно.
Оформление результатов обследования
 На основании результатов заполняется протокол УЗИ органов малого таза и расшифровка, где должны быть указаны:
На основании результатов заполняется протокол УЗИ органов малого таза и расшифровка, где должны быть указаны:
- День менструального цикла (при исследовании у женщин).
- Условия, при которых проводились исследования:
- наполнение мочевого пузыря (достаточное или недостаточное);
- качество просматриваемости органов (хорошая, затрудненная с указанием причины).
Описание органов. Оцениваются показатели для каждого отдельного органа.
Матка:
- расположение – отклонена от центра, загиб магки вперед (антерфлексио) или назад (ретрофлексио);
- форма: правильная, неправильная, шаровидная, удвоенная;
- длина и толщина (см) шейки в сооветствии с фазой менструального цикла;
- расположение цевикального канала (по центру, отклоненное в сторону), если есть новообразования, он может быть расширен;
- эхоструктура шейки, возможная ее неоднороность, что показывает наличие образований;
- все размеры тела матки;
- толщина передней и задней стенок матки;
- полость матки: при наличии объемных образований необходимо описать их размеры, размещение, контуры.
Эндометрий:

- просматриваемость на всей протяженности и в разрезе отдельных фрагментов;
- толщина: она должна соответствовать по толщине и структуре фазе менструального цикла;
- структурные изменения – очаговые или диффузные (при их наличии должно быть описание: размеры, количество, состояние контуров и другие).
Правые придатки. Как их видно (удовлетворительно, не просматриваются, видно частично).
- правый яичник (продольные и поперечные размеры, контуры, структура, которая должна быть в полном соответствии с возрастом и фазой менструального цикла), а при наличии образований описываются их размеры, локализация, состояние контуров;
- правая маточная труба (описание размеров, наличие или отсутствие образований, состояние содержимого).
- Левые придатки. Описывается аналогично правым придаткам.
- Пространство позади матки и область придатков.
- Полное описание патологических образований с размерами, расположением относительно стенок и органов, состояние оболочки и ее структура.
- Простата. Форма, положение, структура поверхности и размеры, наличие или отсутствие новообразований. Если есть – их описание.
- Мочевой пузырь. Состояние стенок, выявление камней, изменений различной этиологии, объемных образований.
- Предстательная железа и семенной пузырек. Размер, форма, наличие новообразований и их характер.
В конце протокола специалист делает заключение.
У женщин:

- Норма – все органы малого таза (яичники, шейка матки, матка и мочевой пузырь) правильных анатомических размеров и формы, расположение соответствует. Не выявлено образований, опухолей, полостной жидкости. У женщин репродуктивного возраста могут присутствовать небольшие фолликулы в яичниках. При беременности – размер, состояние, расположение плода в норме. Камни отсутствуют. Результат мочеиспускания, полное опорожнение. Процесс перетекания мочи в мочевой пузырь из мочеточника в норме.
- Патология – больших чем в норме размеров и имеющая неправильную форму матка (это может быть фибромиома), обнаружены кисты и опухоли как злокачественные, так и доброкачественные. Слой эндометрия по толщине больше нормы – гиперплазия. Это может означать, что у пациента есть риск образования рака внутренней оболочки матки. Выявлено наличие воспалительных процессов, гнойных очагов. Камни в почках. Внематочная беременность. В малом тазу присутствует излишек жидкости. Форма мочевого пузыря неправильная, эпителий стенки утолщен. Не происходит полного опорожнения после мочеиспускания.
У мужчин:
- Норма – семенной пузырек, предстательная железа и мочевой пузырь анатомической формы и размера. Новообразований, опухолей, кист, камней нет. Полное опорожнение, остаточной мочи нет. Полное перетекание мочи из мочеточников в мочевой пузырь.
- Патология – форма неправильная, стенка утолщена. Камни или новообразования присутствуют. Полного опорожнения нет. В полости малого таза обнаружен излишек жидкости.
На основании этих выводов врач делает заключение о состоянии обследуемых органов. Может быть прописан рекомендуемый алгоритм дальнейшего исследования.
В чем преимущества данного вида исследования? Оно довольно доступно по сравнению с другими видами обследований, высокоэффективно, не требует проведения дополнительных процедур (уколы, капельницы), не наносит ущерба здоровью (не используются ионизирующие излучения).